Воспаление гайморовых пазух является достаточно распространенным заболеванием. Ему предшествуют острые респираторные и простудные заболевания, а также перенесенные болезни с инфекционной этиологией (скарлатина, ветряная оспа, и другие заболевания, встречающиеся в детском возрасте).
Представление о заболевании
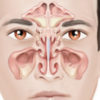
Пристеночный гайморит является вариантом хронического течения гайморита. В его основе лежит гиперпластический процесс – утолщение слизистой оболочки, выстилающей изнутри верхнечелюстные пазухи.
Вследствие этого нарушается естественный отток секрета из этой области через выводное отверстие, сообщающееся со средним носовым ходом. Это способствует активному размножению и персистированию инфекции в пазухе.
Причинами нарушения правильной механики оттока слизистых выделений могут быть:
 полипозные образования в полости носа:
полипозные образования в полости носа:- неправильное расположение носовой перегородки;
- гипертрофия носовых раковин;
- образованием кист вследствие закупорки слизистых желез пазухи.
Хроническому течению острого гайморита способствует несоблюдение рекомендаций по поводу лечения заболевания, а также позднее обращение за помощью к специалисту.
Протекание острого процесса в течение 4 недель называется затяжным, а к окончанию 6 недели такое воспаление считается перешедшим в хроническую форму.
Предрасполагающими факторами развития пристеночного гайморита являются:
- снижение местного иммунитета и общего иммунного статуса организма;
- наличие хронических очагов инфекции (тонзиллита и фарингита);
- длительное течение аллергического насморка;
- заболевания корневых отростков зубов верхней челюсти.
Наибольшее значение в этиологии заболевания отводится пневмококковой флоре, гемолитической и синегнойной палочке, золотистому стафилококку и грибам (преимущественно аспергиллам).
Проявления заболевания
В большей части случаев клиническая картина заболевания включает в себя следующие симптомы:
 обильное серозное отделяемое из носа, которое может включать прожилки крови;
обильное серозное отделяемое из носа, которое может включать прожилки крови;- головная боль различной локализации;
- ощущение тяжести в проекции гайморовой пазухи;
- боль в области переносицы;
- затруднение носового дыхания;
- снижение обоняния либо полное отсутствие ощущения запахов;
- чувство заложенности в ушах;
- снижение слуха.
Во время ремиссии человек может чувствовать себя нормально, поэтому частота обращений за медицинской помощью невелика.
Однако в период обострения воспаления наблюдается повышение температуры до субфебрильных цифр, учащаются головные боли и увеличивается отток гнойного отделяемого из полости носа.
Все это отражается на самочувствии человека, способствует снижению работоспособности. Дальнейшее развитие инфекционного процесса может привести к появлению осложнений, например, к воспалению мозговых оболочек – менингиту.
Методы диагностики
Наиболее информативным методом исследования является рентгенодиагностика придаточных пазух носа в 2 проекциях, позволяющая оценить локализацию и количество патологического содержимого в их полости.

Традиционным методом исследования является передняя риноскопия, в результате которой выявляется гиперемия слизистой оболочки носа, отложение гнойных масс в области стенок и дна носовой полости.
Иногда с целью диагностики образований в полости носа применяется МРТ. Осмотр с помощью эндоскопической аппаратуры позволяет детализировать отек и воспалительные явления соустья гайморовой пазухи.
В некоторых случаях выполняют прокол верхнечелюстной пазухи. Такое исследование позволяет осуществить забор отделяемого для посева на питательные среды с целью выявления возбудителя заболевания.
Методы терапии
Пристеночный гайморит подлежит как консервативному, так и оперативному лечению. К методам консервативной терапии относятся:
-
 применение сосудосуживающих средств, позволяющих снять отек слизистой оболочки (Нафтизин, Пиносол, Тизин). Хорошим лечебным эффектом обладает введение турунд с лекарством в средний носовой ход в течение 3 минут.
применение сосудосуживающих средств, позволяющих снять отек слизистой оболочки (Нафтизин, Пиносол, Тизин). Хорошим лечебным эффектом обладает введение турунд с лекарством в средний носовой ход в течение 3 минут.Длительность терапии не должна превышать 8 суток, поскольку прием данных препаратов на постоянной основе угнетает мукоцилиарный клиренс, затрудняя выведение слизистых масс, а также ведет к атрофическим изменениям сосудов полости носа;
- промывание гайморовой пазухи растворами антисептиков (Хлоргексидин) либо препаратов морской соли (Аквалор);
- применение десенсибилизирующей терапии (дезлоратадин, Тавегил);
- назначение антибиотиков с учетом чувствительности к ним возбудителя + применение местных антибактериальных препаратов (Полидекса с фенилэфрином);
- в случаях выраженного отека местно назначают средства с глюкокортикоидными гормонами (Назонекс).
К оперативному вмешательству прибегают в случае неэффективности консервативной терапии и образовании полипов в области носовых ходов.
5 лет назад перенес острый гайморит. Предъявляет жалобы на постоянное истечение отделяемого из полости носа серозного характера, болезненные ощущения в области переносицы, снижение обоняния и слуха, заложенность носа. Объективно состояние ближе к удовлетворительному, при термометрии выявлена субфебрильная температура, отмечается гиперемия крыльев носа и скопление сухих корок в носовых ходах.
На рентгенограмме ППН снижение пневматизации правой верхнечелюстной пазухи, определяется горизонтальный уровень жидкости. Пациенту назначено консервативное лечение.
Похожие статьи