ОРВИ – вероятно, самое распространенное заболевание в наше время. Нет человека, который не сталкивался с этим недугом. Многие считают его банальной болезнью, о которой вроде бы все известно, но есть некоторые нюансы, помогающие дифференцировать простое ОРВИ от более тяжелых и опасных инфекций. Например, какая температура при ОРВИ должна быть у ребенка и взрослого, как долго держится и многое другое.
Способы заражения и симптоматика
Инфекция – проникновение в организм болезнетворных микроорганизмов и возникновение сложного комплекса процессов взаимодействий.
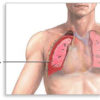
Говоря о ОРВИ, следует дать одно емкое определение. Острые респираторные вирусные инфекции – большая группа острозаразных вирусных заболеваний, которая характеризуется преимущественным поражением различных отделов респираторного тракта, интоксикацией, и часто осложняется присоединением бактериальных осложнений.
Как и в любых инфекционных заболеваниях присутствует источник инфекции – в большинстве случаев это больной человек. Передается заболевание воздушно-капельным путем: при чихании, кашле, разговоре.
Для заражения инфекционный агент должен попасть на слизистую оболочку (глаз, носа, ротовой полости и другие), или же открытую рану. Так же присутствует малая вероятность заражения контактно – через предметы, рукопожатия. Считается, что ребенок более восприимчив к такого рода инфекциям (30% всей детской патологии).
Следует отметить, что ОРВИ (ОРЗ) включает в себя ряд заболеваний, в зависимости от вида действующего вируса, который в свою очередь подразделяется на типы. Таким образом, их огромное количество. Наиболее распространенные возбудители:
- Аденовирусы.
- Вирусы гриппа.
- Вирусы парагриппа.
- Риновирусы и многие другие.
Отличие ОРЗ от ОРВИ в том, что ОРЗ – более обобщенный термин.
Попадая в благоприятную среду слизистых оболочек человека, вирус выделяет токсины, которые провоцируют ответные реакции организма. Они проявляются симптомами, которые мы наблюдаем. К ведущим проявлениям можно отнести следующие:
 Катаральный синдром: подразумевает под собой насморк, боль в горле, слезотечение, конъюнктивит, кашель.
Катаральный синдром: подразумевает под собой насморк, боль в горле, слезотечение, конъюнктивит, кашель.- Общеинтоксикационный синдром: включает в себя вялость, слабость, ломоту в костях, боль в мышцах, головокружение, нежелание есть, бессонницу, или же наоборот сонливость.
- Гипертермический: повышение температуры.
В среднем, заболевание длится 3-10 дней. Но важно отметить, что если появляются осложнения, например пневмония, то время течения увеличивается в разы, и может доходить до 4 недель.
У трудоспособных работающих людей на период болезни предоставляется больничный лист, который дают на3-4 дня. Такое время дается на динамическое наблюдение со стороны лечащего врача, который отслеживает, не осложняется ли течение болезни.
В случае ухудшения, больничный продлевают. В среднем, больничный длится около 10 дней.
Так же, если заболел ребенок до 7 лет, родитель вправе брать больничный до полного выздоровления ребенка. Если же возраст ребенка от 7-15 лет, то выдается больничный лист на 15 календарных дней. Таким образом, такое простое заболевание может доставить немалые хлопоты.
Температура при ОРВИ
Температура, по сути, является защитно-приспособительной реакцией организма в ответ на действие патогенных раздражителей. Здесь следует упомянуть гипертермию. Это такое повышение температуры, при котором терморегуляция разбалансирована.
Основным регулятором температуры в организме является область гипоталамуса. Он координирует два процесса, с помощью которых поддерживается температурное постоянство: теплоотдача и теплопродукция. А нарушение между ними приводит к поднятию или спаду температуры.
К основным причинам возникновения лихорадки можно отнести:
 инфекционные факторы: к ним относятся известные нам вирусы, вызывающие ОРЗ, бактерии, вакцины;
инфекционные факторы: к ним относятся известные нам вирусы, вызывающие ОРЗ, бактерии, вакцины;- неинфекционные: разнообразные патологии, опухоли, черепно-мозговые травмы, спазмы и тромбозы сосудов.
По степени повышения температуру принято делить на:
- Субфебрильную: до 38 °C.
- Умеренную фебрильную: 38,1-39°C.
- Высокую фебрильную: выше 39 °C.
- Гектическую: более 41°C.
У взрослых, при острых респираторных заболевания, температура не поднимается выше 38 °C, хотя есть свои исключения. Держится начальный острый период, что составляет от 2-5 дней.
У детей важно отметить гипертермический синдром – когда нет эффекта от приема жаропонижающих. В данном случае показана госпитализация в стационар. Вводятся литические смеси, в состав которых входят жаропонижающие, гистаминолитики (Димедрол, Супрастин) и сосудорасширяющие (Папаверин).
Так же следует разделять «белую» и «розовую» лихорадки. В первом случае ребенок бледный, холодный на ощупь, отмечается сухость кожи, учащение сердцебиения, повышение систолического артериального давления. Во втором случае можно наблюдать румянец, горячее тело, красноту и влажность кожи.
«Розовая» лихорадка наиболее благоприятна. Так как организм ребенка находится в процессе роста, многие механизмы еще не сформированы, включая терморегуляцию. Могут возникать нетипичные лихорадочные реакции. Частым и опасным осложнением являются судороги.
Существуют показания для начала действий по снижению температуры у детей, а именно:
- дети с судорогами в анамнезе;
 наличие перинатальной энцефалопатии, ВПС;
наличие перинатальной энцефалопатии, ВПС;- температура 38,5°C;
- дети, плохо переносящие лихорадку;
- тяжелые хронические заболевания легких и сердечно-сосудистой системы;
- температура в подмышечной впадине 39,0°C.
Сбивают температуру НПВП (нестероидными противовоспалительными) средствами и физическими методами охлаждения. К таким методам относятся:
- раскрытие ребенка из-под теплого одеяла;
- прикладывание смоченной в воде ткани ко лбу (вода комнатной температуры);
- пузырь со льдом, завернутый в полотенце, шарф или любую другую подручную ткань, прикладывают к местам нахождения крупных сосудов (внутренняя сторона бедра, живот, подмышечные впадины, пах);
- охлаждающие ванны (32°C).
Детям строго запрещено использование для лечения Аспирина (ацетилсалициловой кислоты), Анальгина, Найза, Амидопирина. В детской практике препаратом выбора для снижения температуры являются Парацетамол, Ибупрофен и другие по назначению врача.
Если же после принятия жаропонижающих нет эффекта в течение часа, то они принимаются повторно вместе с антигистаминными препаратами (Супрастин, Димедрол). При наличии рвоты показаны ректальные суппозитории, желательно на основе Парацетамола.
Для взрослых существует множество жаропонижающих средств, например Колдрекс, Антигриппин. И, так же как и у детей, приветствуются механические методы снижения.
И так, лихорадка у детей является потенциально опасным состоянием, а у взрослых способна вызвать немалый дискомфорт, в связи с нуждой находиться на больничном, и испытываемым состоянием.
к оглавлению ↑Основные принципы лечения ОРВИ
Приступая к лечению ОРЗ, следует руководствоваться следующими принципами:
- Лечебно-охранительный режим: подразумевает под собой изоляцию заболевшего от других, во избежание дальнейшей передачи инфекции. Пастельный режим на весь период лихорадки, так как для восстановления организму нужен покой. И, конечно ограничение посетителей к больному.

Рациональное питание во время болезни: касательно детей, первые несколько дней кормить следует по аппетиту ребенка, не заставляя, при отсутствии у него желания. Но и исключить момент голодания.
Стараться давать легкоусвояемые углеводы (финики, картошка, рис, мучные изделия). Не следует забывать о том, что во время болезни потребление жидкости увеличивается в 2 раза.
- Рекомендуется давать витаминизированное обильное питье, к которому относятся морсы, компоты из ягод, чай с лимоном, разнообразные соки. Это даст возможность не только восполнять потребность в жидкости, но и укреплять иммунитет для борьбы с инфекцией.
- Медикаментозное лечение. Рекомендуется только в тяжелых осложненных случаях. К противовирусным препаратам относятся Ремантадин, Арбидол. Но, хочется отметить, что у детей до 7 лет такие лекарственные средства не применяются. Так же применяются Интерфероны.
Антибиотики при ОРВИ не назначаются. Применение антибиотиков не оправданно, даже для профилактики, так как они воздействуют на бактериальные агенты, а ОРВИ вызывается вирусами, против которых антибактериальная терапия будет бессильна.
Исключением, для применения антибиотиков являются:
- присоединение гнойной инфекции;
- трудность различения вирусной и бактериальной инфекций;
- преморбидный фон пациента (наличие ВПС, гипотрофии, хронических соматических заболеваний).
При кашле, когда он сухой и мучительный, применяются противокашлевые препараты (Кодеин, Синекод). При появлении мокроты назначаются муколитики, для разжижения отделяемого (Мукалтин, АЦЦ).
Отхаркивающие средства способствуют усилению продвижения мокроты по дыхательным путям. К ним относятся корень солодки, термопсиса, алтея. Назначают противовоспалительные препараты (Эреспал), которые показаны при наличии воспалительных процессов в органах дыхания.
Для лечения ринита пользуются популярностью сосудосуживающие капли в нос (Називин, Галазолин), позволяющие на время снять отек и дышать свободно. Детям до 6 лет рекомендуются 0,9% раствор натрия хлорида в нос.
Большое внимание уделяется натуральным растительным средствам, например:
 противовоспалительные средства: липа, шалфей;
противовоспалительные средства: липа, шалфей;- антисептические: подорожник, ромашка;
- жаропонижающие: малина, листья березы;
- противовирусные: лук, чеснок;
- спазмолитические: мята, багульник;
- с биостимулирующим эффектом: ежевика, шиповник, брусника.
Травы можно приобрести в виде фильтр-пакетов, которые следует заваривать в кипятке, и пить по мере остывания. Важно отметить, что к лечению любого заболевания стоит подходить грамотно. Необходимо своевременно обращаться за консультациями к специалистам, чтобы без лишних хлопот вернуть свой организм в здоровое и бодрое состояние.
Похожие статьи